Síndrome del pie diabético: causas y tratamiento

La diabetes mellitus (DM) es un problema de salud pública, según la Federación Internacional de diabetes para el año 2017 a nivel mundial se registraron 425 millones de casos, para 2021 cerca de 500 millones de personas tienen la enfermedad. En Colombia se calcula que el 8% de la población cursa con DM, es decir cerca de 2 millones y medio de personas.
El mal control de esta enfermedad lleva a múltiples complicaciones, tanto microvasculares (nefropatía y neuropatía) como macrovasculares (enfermedad arterial coronaria, cerebrovascular, de miembros inferiores o carotídea).
Se estima actualmente que entre (1-2 de cada 10 personas con DM presentarán una úlcera en el transcurso de su vida, y hasta 1 de cada 3 de aquellos que tengan una úlcera compleja inadecuadamente tratada podría requerir una amputación; se ha documentado que hasta la mitad de aquellos que necesiten una primera amputación requerirán más amputaciones dentro de los siguientes 3 o 5 años de vida.
¿Qué es el síndrome de pie diabético?
Es una grave complicación de la diabetes mal controlada, que daña los nervios de sensibilidad y las arterias que oxigenan el pie formándose úlceras que se infectan fácilmente, no cicatrizan, se profundizan, los tejidos se necrosan, es decir mueren, y terminan en amputación.
Profundizando un poco, las sociedades científicas a nivel internacional y las guías nacionales consideran que el pie diabético debe considerarse un síndrome clínico (es decir un conjunto de eventos), de ahí su denominación de síndrome de pie diabético, porque su origen es multifactorial:
Neuropatía periférica: daño continuado en los nervios periféricos por mal control glucémico, con daño en la sensibilidad que genera alteración en el apoyo con daño repetitivo no percibido por la persona, y alteraciones en la marcha que genera trauma por mal apoyo plantar.
Enfermedad arterial periférica: daño a los vasos arteriales relacionado a inadecuado control en los factores de riesgo cardiovascular como hipertensión o dislipidemia (colesterol elevado, principalmente LDL), tabaquismo (fumar), inactividad física y mal control de la glucosa.
Alteraciones mecánicas en la marcha y el apoyo plantar secundarias a las primeras 2 mencionadas.
Factores desencadenantes y/o agravantes del pie diabético que pueden ser modificados mediante estrategias de prevención:
- El tiempo de diabetes: a más años de diabetes mayor riesgo
- El control metabólico: a mayor valor de HBa1c mayor riesgo
- La presencia de neuropatía diabética (pérdida de la sensibilidad o adormecimiento de las extremidades)
- La presencia de enfermedad arterial periférica (vasos arteriales tapados)
- La presencia de deformidades o alteraciones en la biomecánica del pie (alteraciones de la forma o de la funcionalidad para la marcha del pie)
- La presencia de infecciones agregadas
- Úlceras y amputaciones previas
- Estilo de vida inadecuado (sedentarismo, cigarrillo, alcohol, abandono de los tratamientos, comorbilidades no controladas, factores nutricionales o malnutrición)
5 actividades diarias que se recomiendan a las personas con diabetes que figuran en las guías de tratamiento:
1. La observación directa del pie diariamente en la búsqueda de lesiones o evidencia de futuras lesiones de una manera oportuna y temprana
2. Mantener la piel limpia, fresca y humectada mediante el uso de cremas libres de alcohol, pues la resequedad de la piel del pie es la vía de acceso de múltiples lesiones. Esta sequedad puede ser consecuencia desde el simple mal uso de sustancias causticas como el talco, hasta la disautonomía simpática (pérdida de la sudoración o sudoración anormal por daño a los nervios periféricos generado por la diabetes mal controlada).
3. Cambio diario de medias o después de cada actividad que implique la sudoración del pie. Existe medias especiales que son acolchadas y técnicamente hechas para la prevención de las lesiones del pie y con mecanismos antisudorales y antimicótico. En general se recomienda que sean de color blanco o claro para poner fácilmente en evidencia secreciones o sangrados.
4. El calzado, que debe ser adaptado al tipo de pie que se tenga con características que protejan de lesiones y que eviten deformidades. Existen fundamentalmente 3 tipos de calzado utilizables en la terapéutica del pie diabético que son: calzado preventivo, terapéutico y de rehabilitación. Los médicos expertos en estas decisiones son los especialistas en ortopedia.
5. La comunicación directa, inmediata y de confianza entre el paciente y su familia o su grupo cercano cuando aparezca una ulcera en el pie, lo cual debe motivar una consulta temprana pero programada a su servicio de salud.
¿Como se clasifica el síndrome de pie diabético?
Según la literatura que se revise hay más de 24 clasificaciones para pie diabético, según el lugar en el cual se revise, se debe explicar que esta clasificación debe estar a cargo del personal de salud y se menciona en este documento aquí pensando en alguno de ellos que busque alguna información complementaria.
- En la atención primaria la clasificación que debe ser utilizada en la de la universidad de Texas.
- En niveles de atención superiores se recomienda utilizar clasificaciones que incluyan características individuales de severidad de la ulcera como la clasificación (sistema) de san Elian como la primera opción o la clasificación de WIFI.
- En ninguna de las guías internacionales o en la guía nacional se recomienda evaluar mediante la clasificación de Wagner.
- Para determinar la severidad de la infección (úlcera con signos de infección o descarga purulenta) se recomendada escala de IDSA-IWGDF. Sin embargo, la selección del antibiótico tiene características individualizadas expresadas en la guía.
¿Cuál es el tratamiento?
Las intervenciones realmente útiles en el tratamiento del pie diabético son las intervenciones para mejorar el control de la glucosa, la HBA1c, evitar la hipoglucemia y reducir la variabilidad glucémica.
La evaluación multidisciplinaria requiere la muy importante participación de grupos de nutrición, psicología, trabajo social y enfermería, desde la educación del paciente en estilos de vida saludable, educación en administración de medicación, como en administración de insulina o medicamentos inyectables no insulínicos, identificación de pacientes en riesgo de complicaciones como pie diabético, identificación temprana de úlceras y en conjunto con los grupos de clínica de heridas iniciar el manejo temprana de las mismas.
Los grupos de clínica de heridas son muy importantes en el manejo de las complicaciones relacionadas a pie diabético en todas sus fases, los objetivos de estas terapias son la lisis de colágeno (limpiar los bordes de la herida), neovascularización, síntesis de colágeno y re-epitelización (todas estas para generar nuevo tejido sano sobre la úlcera). La Clínica Shaio dispone de un grupo de enfermería con una gran experiencia en manejo de clínica de heridas con muy buenos resultados.
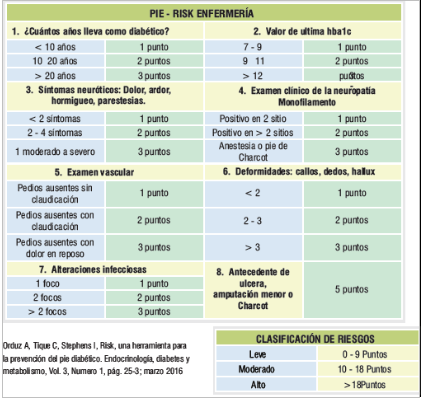
Una de las herramientas más recomendadas para realizar por los grupos de tratamiento e incluso por las familias y pacientes son las escalas de riesgo para pie diabético.
Las escalas más utilizadas para identificar a las personas en riesgo de desarrollar complicaciones relacionadas a pie diabético son la PIE-RISK de enfermería y PIE-RISK para paciente, las cuales debe ser realizadas por el paciente y por grupo que lo acompaña en el tratamiento al menos 1 vez al año, inclusive con mayor frecuencia según el perfil de riesgo considerado por el médico tratante.

Los suplementos de vitamina B12 o ácido fólico no se ha probado que tengan ninguna utilidad en esta enfermedad, excepto que las personas tengan un déficit probado en alguna de estos micronutrientes.
La neuropatía sensitiva dolorosa (agujetas, quemazón o ardor en los pies) que con frecuencia acompaña al síndrome de pie diabético, es tratada con neuromoduladores o antioxidantes específicos, debido a que los analgésicos convencionales como AINES solos, no son de utilidad en esta condición médica.
La enfermedad arterial periférica (vasos arteriales tapados o sin circulación), son diagnosticados inicialmente mediante el examen físico con la medición de los pulsos arteriales, si estos son anormales se continúa con estudio de imágenes, solo en caso de requerir confirmación o intervención se procede mediante procedimientos invasivos o incluso cirugía, sin embargo, estos no son recomendados para todas las personas y deben ser realizados específicamente para cada paciente según la condición individualizada. En algunas ocasiones solo es necesario el tratamiento con medicamentos, esta decisión solo puede ser tomada por el médico.
No todos los pacientes necesitan tratamiento antibiótico para el manejo del pie diabético e igualmente no todos necesitan ser hospitalizados, hay varias escalas que se utilizan para determinar la mejor conducta respeto al tratamiento. Las guías nacionales 2019 recomiendan utilizar IDSA-IWGDF como se mencionó previamente, respecto a la severidad de la infección y el tratamiento más adecuado para la misma.
Los procedimientos quirúrgicos utilizados pueden incluir desbridamientos del tejido (quitar los tejidos enfermos), drenaje de los abscesos, remodelación articular, amputaciones de falanges o de segmentos mayores de las extremidades según el nivel de compromiso de la enfermedad, tanto en extensión como en profundidad de los tejidos. También pueden requerirse cirugía con intención de rehabilitación o corrección de deformidades óseas secundarias, o para manejo de síndromes de compresión de nervios periféricos.
Bibliografía
1. Guías colombianas para la prevención, diagnóstico y tratamiento del pie diabético Un manejo integral. 2019. Asociación Colombiana de Diabetes, avalado sociedades científicas múltiples.
2. Guía de práctica clínica para el diagnóstico y tratamiento de los pacientes con pie diabético complicado. 2019. Asociación Colombiana de Diabetes, avalado sociedades científicas múltiples
3. Management recommendations for diabetic foot patients. Instructional course. Triana-Ricci R. Revista Colombiana de Ortopedia y Traumatología 35 (2022) 330---357
4. Retinopathy, Neuropathy, and Foot Care: Standards of Medical Care in Diabetes—2022. Diabetes Care Volume 45, Supplement 1, January 2022
5. Practical Guidelines on the prevention and management of diabetic foot disease (IWGDF 2019 update). Diabetes Metab Res Rev. 2020;36(S1):e3266.
6. Guidelines on the diagnosis and treatment of foot infection in persons with diabetes (IWGDF 2019 update). Diabetes Metab Res Rev. 2020;36(S1):e3280.
Este artículo fue escrito por el doctor Oscar Leonardo Medina Espitia, médico endocrinólogo.


